Cor do sangue na gravidez
A gravidez é um momento único e especial na vida de uma mulher, repleto de mudanças físicas e emocionais. Durante esse período, é comum surgirem dúvidas e preocupações em relação à saúde da mãe e do bebê. Uma das questões que pode despertar curiosidade é a cor do sangue durante a gravidez. Por que ela pode mudar? É normal? Neste artigo, exploraremos as possíveis variações na cor do sangue durante a gestação, suas causas e quando é necessário procurar ajuda médica.
Cor do Sangue na Gravidez
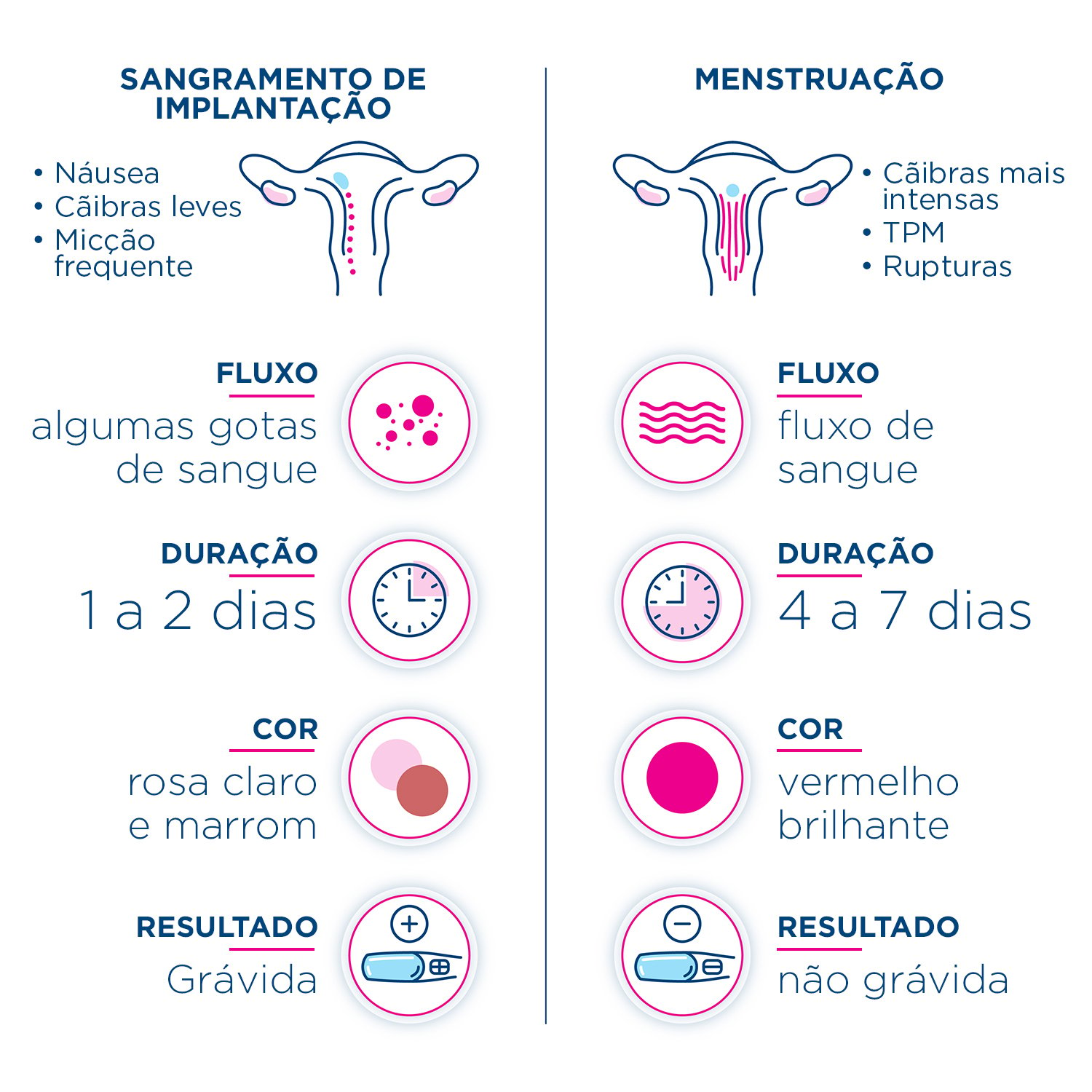
Ao longo da gravidez, é comum que as mulheres experimentem diferentes tipos de sangramento vaginal. Um dos tipos mais comuns de sangramento durante a gravidez é conhecido como sangramento de implantação, que ocorre quando o óvulo fertilizado se fixa na parede do útero. Esse tipo de sangramento geralmente ocorre cerca de uma semana antes da data esperada para a menstruação, e a cor do sangue pode variar.
A cor do sangue que sai quando uma mulher está grávida pode variar de acordo com diferentes fatores. É importante entender que cada mulher pode ter uma experiência diferente, e o sangramento pode variar de leve a intenso, passando por diferentes tonalidades de cor.
Principais cores do sangue na gravidez:
| Tonalidade | Descrição |
|---|---|
| Vermelho vivo | O sangue vermelho vivo geralmente é associado ao sangramento recente. É importante entrar em contato com um profissional de saúde se houver qualquer sangramento intenso com essa cor. |
| Rosa claro | O sangue rosa claro pode ser um sinal de sangramento de implantação. Geralmente é um sangramento leve e não requer preocupação, mas é sempre recomendado consultar um médico para confirmar. |
| Marrom escuro | O sangue marrom escuro pode ser um indicativo de sangramento antigo. Isso ocorre quando o sangue tem tempo suficiente para oxidar antes de ser eliminado. Pode ser apenas descarga residual e não deve ser motivo de preocupação, a menos que seja acompanhado por dor intensa. |
| Vermelho escuro ou marrom | O sangue vermelho escuro ou marrom pode ser um sinal de sangramento mais intenso ou pode estar relacionado a problemas como descolamento de placenta. É fundamental entrar em contato com um médico imediatamente se houver sangramento intenso ou acompanhado de dor intensa. |
É importante ressaltar que, independentemente da cor do sangue, qualquer tipo de sangramento durante a gravidez deve ser comunicado ao médico. Eles são os profissionais capacitados para avaliar e fornecer orientações adequadas.
“Como cada gravidez é única, é essencial que as mulheres estejam atentas às mudanças em seu corpo e sempre entrem em contato com um médico para obter orientação. O acompanhamento médico é fundamental para garantir a saúde da mãe e do bebê durante toda a gestação.”
Em resumo, a cor do sangue que sai quando está grávida pode variar e pode ser influenciada por diversos fatores. É importante manter-se informada, acompanhar os sintomas e entrar em contato com um profissional de saúde para obter uma avaliação adequada. A saúde e o bem-estar da mãe e do bebê devem ser sempre prioridades durante a gravidez.
Que cor é o sangramento de escape de gravidez?
O sangramento de escape durante a gravidez é um fenômeno comum e pode ocorrer em diferentes momentos da gestação. A cor do sangue pode variar de acordo com diversos fatores, mas geralmente está relacionada à sua idade e ao processo de implantação do embrião.
Sangramento de escape e sua cor:
1. Sangue vermelho vivo:
Quando o sangramento é vermelho vivo, isso geralmente indica que é recente e está relacionado a pequenos sangramentos capilares. Pode ocorrer após atividades físicas intensas, relação sexual ou exames ginecológicos. É importante ressaltar que nem todo sangramento vermelho vivo é necessariamente um sangramento de escape durante a gravidez, então é sempre recomendado consultar um médico para avaliação adequada.
2. Sangue marrom:
O sangue marrom é mais comum quando ocorre um pequeno sangramento de escape durante a implantação do embrião no útero. Isso pode acontecer de 7 a 10 dias após a concepção e é considerado normal. O sangue marrom geralmente indica que o sangramento já está mais antigo e não é motivo de preocupação, a menos que seja acompanhado de dor intensa ou outros sintomas preocupantes.
3. Sangue rosa claro:
O sangue rosa claro também pode ser observado durante um sangramento de escape de gravidez. Isso geralmente ocorre quando há uma pequena quantidade de sangramento misturado com o muco cervical. Pode ser um sinal de que o colo do útero está mais sensível e pode ocorrer após um exame ginecológico, por exemplo. É importante observar se há outros sintomas associados.
Quando buscar ajuda médica?
É sempre importante entrar em contato com o médico obstetra ou realizar uma consulta de emergência se você estiver grávida e apresentar qualquer tipo de sangramento. O profissional de saúde poderá avaliar a situação e realizar exames complementares, se necessário, para garantir a saúde da mãe e do bebê.
Lembre-se de que essa explicação é apenas uma orientação geral sobre a cor do sangramento de escape durante a gravidez. Cada caso é único e pode variar de acordo com diversos fatores individuais. Sempre consulte seu médico para obter um diagnóstico adequado e esclarecer quaisquer dúvidas.
Qual é a cor do sangramento de implantação?
O sangramento de implantação é um dos primeiros sinais de gravidez e ocorre quando o óvulo fertilizado se adere à parede do útero. Esse sangramento geralmente é leve e de curta duração, podendo variar em cor.
Cor do Sangramento de Implantação
A cor do sangramento de implantação pode variar de mulher para mulher. No entanto, é comum observar uma coloração rosa ou marrom claro. Isso ocorre devido ao pequeno sangramento que surge quando o óvulo fertilizado se fixa no revestimento uterino.
Além disso, algumas mulheres relatam um sangramento mais avermelhado, semelhante à cor do sangue menstrual. Isso pode acontecer devido à presença de pequenos vasos sanguíneos que podem romper durante o processo de implantação.
É importante ressaltar que o sangramento de implantação não é tão intenso quanto o sangramento menstrual e geralmente dura apenas alguns dias, podendo até mesmo passar despercebido.
Quando ocorre o sangramento de implantação?
O sangramento de implantação pode ocorrer aproximadamente 6 a 12 dias após a fertilização do óvulo. Esse período pode variar de mulher para mulher, mas geralmente ocorre por volta do momento em que a menstruação deveria se iniciar.
É importante mencionar que nem todas as mulheres apresentarão o sangramento de implantação, e sua presença ou ausência não é um indicativo definitivo de gravidez. Caso haja suspeita de gravidez, é recomendável realizar um teste de gravidez ou consultar um médico para obter um diagnóstico preciso.
O sangramento de implantação durante a gravidez pode apresentar uma cor rosa, marrom claro ou até mesmo avermelhada. É comum que seja um sangramento leve e de duração curta. Caso ocorra qualquer sangramento durante a gravidez, é importante entrar em contato com um profissional de saúde para avaliar a situação.
Estou grávida e saiu sangue Rosa?
No artigo “Cor Do Sangue Na Gravidez”, abordaremos a questão de quando uma mulher grávida percebe a presença de sangue rosa. Muitas gestantes podem ficar preocupadas ao notar essa coloração incomum na sua secreção vaginal durante a gravidez.
Cor do Sangue Durante a Gravidez
Durante a gestação, é comum que a mulher apresente pequenos sangramentos vaginais em alguns momentos. Isso pode variar em intensidade, duração e cor. O sangue pode variar de vermelho brilhante a marrom escuro, dependendo do estágio da gravidez e da causa do sangramento.
Quando uma mulher grávida percebe a presença de sangue rosa, geralmente é um sinal de que o sangramento é recente e pode estar relacionado a alguns fatores específicos.
Causas do Sangramento Rosa na Gravidez
O sangramento rosa durante a gravidez pode ocorrer por diferentes motivos, incluindo:
- Implantação do embrião: Nos primeiros estágios da gravidez, pode ocorrer um sangramento leve e rosa durante a implantação do embrião no útero. Isso é conhecido como sangramento de implantação e é considerado normal.
- Alterações cervicais: Durante a gravidez, o colo do útero passa por alterações para se preparar para o parto. Essas mudanças podem causar pequenos sangramentos, incluindo o sangramento rosa.
- Relações sexuais: Após a relação sexual, algumas mulheres podem experimentar sangramento leve e rosa. Isso ocorre devido ao aumento do fluxo sanguíneo na área genital durante a gravidez.
É importante destacar que nem todo sangramento rosa durante a gravidez é normal. Em alguns casos, pode indicar complicações, como descolamento de placenta, infecções ou problemas no colo do útero. Portanto, é fundamental consultar um médico para avaliar a situação e obter um diagnóstico preciso.
Em caso de qualquer sangramento durante a gravidez, é essencial entrar em contato com o médico responsável pelo pré-natal para avaliação e orientação adequada.
Em resumo, se você estiver grávida e notar a presença de sangue rosa, é importante observar a intensidade, duração e quaisquer outros sintomas associados. Embora o sangramento rosa seja geralmente considerado normal em certas situações durante a gravidez, é fundamental consultar um médico para descartar qualquer complicação e obter um tratamento adequado, se necessário.
Conclusão
A cor do sangue na gravidez é um assunto que gera muitas dúvidas e preocupações entre as mulheres. É importante ressaltar que nem sempre a presença de sangue vermelho indica problemas graves, podendo ser apenas uma pequena hemorragia devido a alterações hormonais. No entanto, é fundamental buscar orientação médica para avaliar qualquer alteração na cor do sangue durante a gestação, garantindo assim a saúde da mãe e do bebê.
Perguntas Frequentes (FAQ):
Qual é a cor normal do sangue durante a gravidez?
A cor normal do sangue durante a gravidez é vermelho.
Quais são as possíveis causas de sangramento durante a gravidez?
- Algumas possíveis causas de sangramento durante a gravidez incluem o descolamento prematuro da placenta, placenta prévia, aborto espontâneo, infecções, problemas no colo do útero e ruptura do saco amniótico.
É normal ter sangramento vermelho vivo durante a gravidez?
Sim, é normal ter sangramento vermelho vivo durante a gravidez. Isso pode acontecer devido a pequenos sangramentos no colo do útero ou por outras causas benignas. No entanto, é importante entrar em contato com um profissional de saúde para avaliar a situação e garantir a saúde tanto da mãe quanto do bebê.
O que significa sangramento marrom ou escuro na gravidez?
O sangramento marrom ou escuro na gravidez pode ser um sinal de que há algum problema, como um descolamento de placenta ou uma possível ameaça de aborto espontâneo. Por isso, é importante procurar um médico para investigar a causa desse sangramento e receber o tratamento adequado, se necessário.
Quais são os sinais de alerta de sangramento durante a gravidez?
Os sinais de alerta de sangramento durante a gravidez incluem:
- Sangramento vaginal, independentemente da quantidade
- Dor abdominal intensa
- Cólicas fortes
- Sangramento que é acompanhado por dor nas costas ou nos ombros
- Sangramento que ocorre após uma queda ou acidente
- Sangramento que é acompanhado por tonturas ou desmaios